
За последние несколько лет достигнуты значительные успехи в лечении онкологии, однако по-прежнему недостаточно уделяют внимание таким проблемам онкологических пациентов, как хроническая бессонница (cancer-related insomnia) [1], усталость (сancer-related fatigue) [2], социо-когнитивные изменения (cancer-related cognitive impairment) [3] и накопленный дистресс (cancer-related distress) [4].
Отчасти нарушения сна (гиперсомния, инсомния, ночные кошмары, обструктивное апноэ сна) у этих пациентов недооценивают (как сами пациенты и их родственники, так и врачи). От 30 до 60% онкологических пациентов испытывают симптомы бессонницы во время лечения рака [5]. Бессонница имеет тенденцию сохраняться с течением времени (от 29 до 64% пациентов) [5] при отсутствии соответствующего лечения. У 40–45% пациентов, проходящих химиотерапию, возникают изменения в структуре сна, кошмары, ночные панические атаки [6]. Высокую частоту хронической инсомнии отмечают при раке лёгких (73%), молочной железы (до 80%), мочеполовых путей (54%).
При оценке субъективных жалоб на сон женщины с раком груди, как правило, имеют самый высокий уровень общих жалоб на сон — более 80% во время химиотерапии. Однако интересно отметить, что пациенты с раком лёгких продемонстрировали более высокие показатели объективного нарушения сна по сравнению с пациентами с раком груди [6].
Происходит злоупотребление снотворными препаратами среди онкологических пациентов, которое различается в зависимости от локализации опухоли: от 15–20% среди пациентов с раком предстательной железы, толстой кишки или желудочно-кишечного тракта до 20–30% среди пациентов с раком груди и 40% среди пациентов с раком лёгкого [6].
Вовремя не устранённая бессонница, гиперсомния, кошмары могут привести к серьёзным последствиям, включая более высокий риск последующего развития депрессии, усталости и когнитивных нарушений, снижения качества жизни и увеличения количества консультаций по вопросам здоровья и риска инфекций [1].
Следует отметить, что не все пациенты сообщают специалистам о проблемах со сном, а многие врачи забывают спросить об удовлетворённости качеством сна. Вероятно, это происходит по одной из нескольких причин:
- бессонницу рассматривают как «нормальную», временную реакцию на диагноз и лечение рака;
- есть недостаток знаний о влиянии бессонницы на состояние здоровья онкологического пациента, диагностическом скрининге нарушений сна и способах минимизации этой проблемы.
У онкологических пациентов часто возникают следующие изменения со стороны сна:
- гиперсомния: сон по 10–12 ч и более, постоянное желание спать и «уйти в сон»;
- пресомнические нарушения: трудности засыпания (60 минут и более, «разучилась засыпать») с наличием потока негативных мыслей и соматического гипервозбуждения (раздражительность, злость, ощущение, что что-то произойдёт, «что-то пойдёт не так, как нужно»), прокручиванием негативных сценариев, тревогой о здоровье;
- Интрасомнические нарушения: «феномен 2–3 ч ночи», множественные пробуждения (3–6) с трудностями повторного засыпания, так называемые выбросы из сна, ночные панические атаки;
- постсомнические нарушения: ранние утренние пробуждения с невозможностью повторно заснуть, состояние разбитости, «несвежести» утром, трудности подъёма с кровати, с «нервной дрожью», «тряской», учащённым сердцебиением, наличием тревожных мыслей «что-то есть»;
- кошмары и тревожные сновидения, в структуре которых присутствуют следующие переживания: сильная зависимость от кого-то, потеря самодостаточности, увечье (уязвимость), смерть и умирание. В сновидениях пациентов могут фигурировать умершие (друзья, родственники и животные / домашние животные). Пациенты описывают: «кто-то бежит за мной», «спасают от», «догонят и разрубят на куски мяса», «проваливаюсь в...», «тёмная комната...темнота», «вступаю в схватку», «побеждаю», «убита»;
- наличие дневной сонливости с повышенной раздражительностью и слабостью;
- сонный стон и/или сноговорение;
- дневной и/или ночной бруксизм;
- синдром беспокойных ног.
По данным дневника сна и актиграфии (измерение на запястье), у пациентов онкологического профиля во время активной фазы лечения появляются изменения в общем времени сна (TST), ночные пробуждения и бодрствование ночью (WASO), задержка начала сна (SOL) и снижение эффективности сна (SE) [1].
Пациенты с онкологическими заболеваниями подвергаются воздействию множества провоцирующих факторов. Факторы бессонницы на траектории развития рака представлены на рис. 1 [5, 7].
Следует учитывать, что сначала диагноз рака сам по себе становится травмирующим событием, которое полностью изменяет течение жизни пациента и может ускорить развитие бессонницы. После постановки диагноза типичные методы лечения рака, включая хирургическое лечение, химиотерапию, лучевую или гормональную терапию, часто бывают интенсивными. Физические побочные эффекты и психологический дистресс, связанный с преодолением этих изменений здоровья, во время и после лечения могут вызвать развитие изменений во сне.
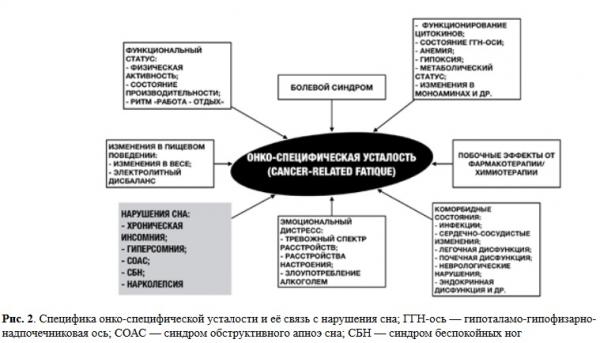
Согласно психонейроиммунологической модели рака (psychoneuroimmunology model of cancer) [8], хроническая бессонница у онкологического пациента связана с повышенной онко-специфической усталостью (рис. 2), изменениями в когнитивном функционировании в форме забывчивости, изменений в концентрации внимания, что снижает способность справляться с жизненными стрессами, воспринимается как потеря контроля со стремлением находиться в режиме бдительности.
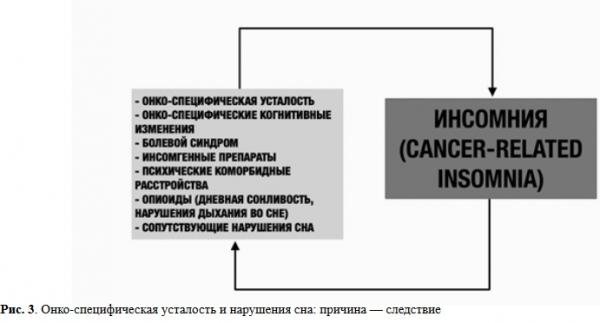
Это, в свою очередь, приводит к рискам развития симптомов депрессии, которые сопровождаются ощущением беспомощности, безнадёжности своего положения и могут вызвать нейроэндокринный дисбаланс. Нарушения сна и депрессия связаны с повышенным воспалением, нарушением регуляции циркадных ритмов и дисфункцией в гипоталамо-гипофизарно-надпочечниковой оси [9, 10]. На рис. 3 показано, что онко-специфическая усталость может быть причиной и/или следствием хронической инсомнии [10].
Лечение рака, такое как химиотерапия и/ или лучевая терапия, как известно, увеличивает синтез провоспалительных цитокинов, которые приводят к системному воспалению в организме. Это воспаление может сохраняться ещё долго из-за хронической бессонницы, которая усиливает рост провоспалительных цитокинов. Наличие системного воспаления нарушает уровень кортизола, вызывая дисфункцию гипоталамо-гипофизарно-надпочечниковой оси. Риск проникновения провоспалительных цитокинов через гематоэнцефалический барьер приведёт у онкологического пациента к окислительному стрессу, который сопровождается чередованием нарушений в нейромедиаторной и нейроэндокринной функциях [9, 10]. Нарушения сна у онкологических пациентов обладают иммуносупрессивным эффектом (NK-клетки, Т-лимфоциты, интерлейкин-2, интерферон γ) и влияют на уровень некоторых субпопуляций лимфоцитов.
Следует отметить, что метастатические опухоли головного мозга нарушают нейрогормональную регуляцию сна. Опухолевые механизмы включают давление, обструкцию, разрушение тканей, воспаление, нарушения циркадного ритма. Опухоли в верхних / нижних дыхательных путях часто вызывают апноэ во сне [9].
На сегодняшний день не было проведено рандомизированных контролируемых исследований, посвящённых оценке снотворных препаратов для улучшения нарушения сна у онкологических пациентов. Однако эффективность антидепрессантов у пациентов онкологического профиля с коморбидным нарушением сна и депрессией была оценена [1, 5].
Хотя психофармакотерапия бессонницы остаётся преобладающей тактикой лечения онкологических пациентов с нарушениями сна, по-прежнему существует недостаточное количество исследований по долгосрочной эффективности, безопасности данной терапии из-за различных профилей побочных эффектов [1, 5]. Следует учитывать открытый вопрос взаимодействия между снотворными и химиотерапевтическими препаратами, с последующим риском развития делирия, а также наличие у пациента с онкологией полипрагмазии.
При монотерапии психофармакологическими средствами в отношении бессонницы возникает короткая ремиссия (1 мес) — в отличие от комбинированных режимов с психотерапевтическими протоколами (6 мес) [11]. В связи с этим растёт потребность применения в рамках комплексного лечения психологических методов лечения. Также появляются данные, что психологические вмешательства могут улучшить иммунологическое функционирование онкологических пациентов (например, с раком молочной железы, а также в онкологии у детей), включая увеличение количества лимфоцитов, активности NK-клеток, пролиферации лимфоцитов и синтеза интерферонов [12]. Показано, что грамотное применение протоколов когнитивно-поведенческой терапии (КПТ) инсомнии «второй» [13] и «третьей» волн [14–16] (cognitive-behavior therapy for insomnia) оказывает положительное влияние на снижение системного воспаления (некоторые провоспалительные маркёры) в организме онкологического пациента, иммунную регуляцию и активность гипоталамо-гипофизарно-надпочечниковой оси через положительное влияние на сон и эмоциональное состояние пациента, несмотря на наличие физических и психологических последствий лечения рака.
До 70% онкологических пациентов, получающих КПТ, демонстрируют ремиссию, а улучшение сна сопровождается уменьшением симптомов депрессии, тревоги и усталости и улучшением качества жизни. КПТ считают методом выбора при бессоннице, и её эффективность хорошо известна при «первичной» бессоннице (без сопутствующей патологии), она включена в ряд зарубежных рекомендаций по психологическому сопровождению пациентов онкологического профиля. КПТ применяют по отношению к широкому профилю пациентов с онкологической патологией: рак груди, шейки матки, предстательной железы, колоректальный рак, лейкоз, рак лимфатической системы [17].
Цель КПТ при минимизации бессонницы у пациента с онкологией заключается в обнаружении поддерживающих, провоцирующих, предрасполагающих факторов и снижении с помощью когнитивных и поведенческих техник проявлений физического, когнитивного и поведенческого гипервозбуждения (hyperarousal) [17], которые поддерживают, усиливают проблемы со сном и увеличивают риск развития или рецидива депрессии, тревожного состояния и онко-специфической усталости.
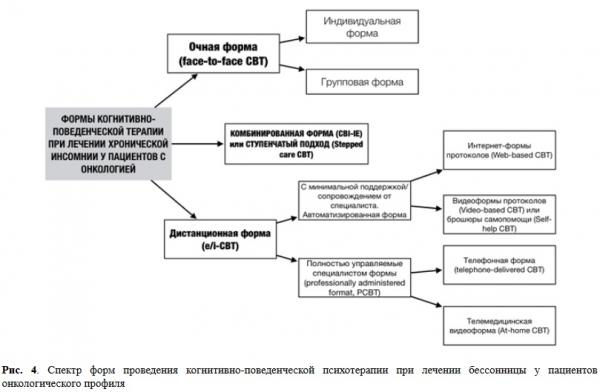
Формы проведения КПТ в онкологической практике представлены нами на рис. 4 [6, 7, 9, 10, 14, 16–18].
Структура протоколов КПТ в зависимости от формы проведения почти всегда бывает одинаковой, это 6-недельное мультимодальное психологическое вмешательство, сочетающее поведенческие (контроль стимулов, ограничение сна, «STOPP»-алгоритм, снижение соматического гипервозбуждения), когнитивные (когнитивная реструктуризация, декатастрофизация, рефокусирование мыслей) и психообразовательные (персональная гигиена сна, стабилизация внутренней картины болезни и здоровья) стратегии.
Показано, что формы с минимальной поддержкой сопровождения от специалиста (автоматизированные формы) менее эффективны в отличие от очной (индивидуальной, групповой формы) и полностью управляемой специалистом телемедицинской формы. К примеру, применение идеоформы протокола КПТ при лечении хронической инсомнии у женщин с раком молочной железы приводит к значительному улучшению качества сна в отличие от обычных рекомендаций по гигиене сна, но очные протоколы («лицом к лицу») производят больший психотерапевтический эффект не только на сон, но и на психическое состояние [18].
Режимы проведения психотерапевтического лечения
Командный подход (врач-онколог, психиатр и клинический психолог с специализацией по онкопсихологии): таргетная соматотропная терапия (например, противоопухолевые препараты) + психофармакотерапия + КПТ + модификация образа жизни (физическая активность) [19].
Соматотропная терапия или психофармакотерапия + КПТ с контролем зависимости от снотворных и обезболивающих препаратов [19]. КПТ + светотерапия (bright light therapy). Пациента просят носить очки для проведения светотерапии «Luminette» в течение 20 мин каждое утро при самой яркой настройке и выполнять когнитивно-поведенческие рекомендации в течение дня. Показано, что симптомы бессонницы у женщин с раком молочной железы, получающих химиотерапию, при данной тактике уменьшились за 1 месяц. В течение 3-месячного наблюдения отмечены улучшения по эффективности сна, снижение усталости, дневной сонливости [6].
КПТ + акупунктура на протяжении 8 недель улучшает качество сна онкологических пациентов, объективные и субъективные оценки когнитивных функций и усталости [20].
Монотерапия — КПТ инсомнии [2, 9, 10, 13, 14, 17, 21].
Подходы к проведению КПТ с пациентом онкологического профиля
Стандартный подход. После проведения клинико-психологического обследования пациента назначают регламентные формы протоколов КПТ, которые строго выполняются за определённый промежуток времени и в определённом формате. При данном подходе отмечена небольшая частота ремиссий, особенно у пациентов с тяжёлой инсомнией [17].
Ступенчатый (stepped care CBT-I) или вариативный подход. Тактика психотерапевтического лечения, протокол меняется, дополняется в зависимости показателей удовлетворённости качеством сна (по шкале ISI) и психического благополучия (по шкале PHQ-SADS), которые оценивают каждую неделю. К примеру, пациенты, имеющие баллы по ISI ≥8, получают персонализированную гигиену сна и брошюру самопомощи для снижения соматического и когнитивного гипервозбуждения перед сном. Пациенты, имеющие оценку ISI ≥15, проходят шесть еженедельных сессий по индивидуально подобранному протоколу КПТ. Для пациентов, которые всё ещё получали оценку ISI ≥8 или сообщали об использовании снотворных препаратов ≥1 ночь в неделю, назначалось до трёх 50-минутных сессий КПТ каждые 2 недели [22].
В связи с повышенным риском развития нарушений сна у пациентов онкологического профиля рекомендовано проведение регулярного скрининга для оценки специфики нарушений сна, особенно во время прохождения ключевых переходов в лечении (например, изменение лечения, операция, химиотерапия, переход на паллиативное лечение). Нами на основе данных зарубежных коллег [1, 3–5, 11] был предложен алгоритм оценки нарушений сна у пациента онкологического профиля (рис. 5).
К ключевым предикторам положительного ответа на КПТ относятся ориентация на дисфункциональные представления о сне и сокращение дневного сна. В связи с этим для пациентов онкологического профиля применяют специально адаптированную форму шкалы по оценке дисфункциональных убеждений и отношения ко сну (cancer-related Dysfunctional Beliefs and Attitudes about Sleep), включающую два дополнительных пункта, отражающих специфические для данных пациентов представления о сне и его влиянии на когнитивное и психическое здоровье.
С помощью шкалы REM Sleep Behavior Disorder Screening Questionnaire рекомендуют делать акцент на наличие и специфику сновидений пациентов. При обнаружении кошмаров и тревожных сновидений в психотерапевтическое лечение включают протокол экспозиции и переписывания сценария кошмаров, тревожных сновидений (nightmare exposure and rescripting) [7].
В течение 7–10 дней перед началом психотерапии и на протяжении всего лечения мы просим пациента вести дневник сна с учётом: времени пребывания в кровати без сна (TIB), общего времени сна (TST), времени задержки начала сна (WASO), времени, необходимого для засыпания (SOL), количества пробуждений и их причины, эффективности сна (SE=TST–TIB×100), приёма лекарств, наличия сновидений. Динамика эффективности КПТ оценивается каждую неделю с помощью шкалы Pre-Sleep Arousal Scale (8-PSAS), которая позволяет оценить наличие и степень выраженности когнитивного и соматического возбуждения перед сном.
Протоколы КПТ, применяемые в онкологической практике
Стандартная форма (sСBT-I). 6 ежедневных индивидуальных сессий от 45–60 мин (табл. 1) [9, 10].
Мультимодальная форма (CBT-I+) с акцентом на положительные стратегии стабилизации настроения у онкологического пациента (CBTI-D) включает стандартную форму (6 сессий) и обучение ряду стратегий для минимизации коморбидной депрессии (поведенческая активация, когнитивный рефреминг, работа с глубинными убеждениями («отсутствие сна — это наказание мне за...», «мне нужно всё держать под контролем, всё на мне», «если я отпущу, то...»), положительное самоподкрепление / подтверждение, составление когнитивной карты надежды). Дополнительно 4–5 сессий. Расширенный протокол особенно полезен, когда (1) онкологический пациент использует кровать как спасение от ощущения беспомощности, связанной с депрессией; (2) присутствуют повышенное желание спать и отказ от повседневной деятельности, что усиливает попытки заснуть. Это, в свою очередь, повышает физическое и когнитивное гипервозбуждение, мешающее общему качеству сна [13].
Короткая форма (b-CBT-I). 2–3 сессии с пациентом (и его доверительным лицом), направленные на поведенческое улучшение циркадной регуляции сна. Спектр пациентов: гематологические злокачественные новообразования, нейробластома, саркома, опухоли головного мозга, рак молочной железы. В табл. 2 приведена структура протокола КПТ Эрика Зо и соавт. [17]. Показано, что 70–84% пациентов заканчивают психотерапию по данному протоколу. Результаты: (1) снижение пре- и интрасомнических нарушений; (2) улучшение удовлетворённости качеством жизни; (3) снижение онко-специфической усталости; (4) ремиссия 9 мес.
Дистанционный протокол терапии усиления осознанности по минимизации онко-специфической усталости (Mindfulness-Based Cognitive Therapy for cancer-related fatigue) [14, 22]. 9-недельный протокол лечения, сопровождающийся: психообразованием, заданиями, обратной связью от специалиста, аудиофайлами упражнений. Платформа: www.mindermoebijkanker.nl (Helen Dowling Institute). В табл. 3 и 4 приведены психотерапевтические мишени и структура протокола. Показано, что 62–65% пациентов придерживаются рекомендаций. Результат: (1) снижается выраженность бессонницы, усталости и онко-специфического дистресса; (2) ремиссия 6–9 мес [14, 23].
Выводы
- Природа рака и его лечение подвергают выживших воздействию многих потенциальных провоцирующих и/или поддерживающих факторов, которые не типичны для населения в целом. Кроме того, нарушение сна редко проявляется в виде отдельного симптома, оно чаще возникает вместе с такими симптомами, как усталость, боль, депрессия и/или когнитивные нарушения. Это усложняет оценку и часто требует индивидуального плана лечения.
- Тактика психологической оценки пациента онкологического профиля должна включать степень выраженности депрессии, тревоги, соматизации (PHQ-SADS), инсомнии (ISI), дневной сонливости (ESS), онко-специфической усталости (MFSI-SF), cоматическое, когнитивное гипервозбуждение перед сном (8-PSAS); особенности когнитивно-поведенческих дисфункциональных схем (YSQ); склонность воспринимать большинство ситуаций как стрессовые (PSS-10); наличие зависимости от препаратов (SDS).
- Цель когнитивно-поведенческой терапии при минимизации бессонницы у пациента с онкологической патологией — обнаружить поддерживающие, провоцирующие, предрасполагающие факторы и с помощью когнитивных и поведенческих техник совместно со специалистом снизить проявления физического, когнитивного и поведенческого гипервозбуждения, улучшить удовлетворённость качеством жизни.
- При применении протоколов «второй» и «третьей» волн когнитивно-поведенческой терапии онко-специфической инсомнии и усталости происходят уменьшение симптомов бессонницы, депрессии и усталости, повышение эффективности сна (SE), сокращение времени, необходимого для засыпания (SOL), и количества пробуждений (1 раз). Минимизируются кошмары. Улучшается сон, эмоциональное состояние остаётся стабильным в течение 6 месяцев после завершения психотерапии.
- Следует отметить положительное действие психотерапевтического лечения (протоколов когнитивно-поведенческой терапии) на Т-лимфоциты, интерлейкин-2, интерферон γ и активность NK-клеток у пациентов с онкологией.
- Когнитивно-поведенческая терапия в рамках комплексного лечения оказывает положительное влияние на иммунную систему, снижая воспаление, опосредованное через гипоталамо-гипофизарно-надпочечниковую ось.
Список источников:
- Induru R.R., Walsh D. Cancer-related insomnia // Am. J. Hosp. Palliat. Care. 2014. Vol. 31, N. 7. P. 777–785. DOI: 10.1177/1049909113508302.
- Cong Liu, Man Qin, Xinhu Zheng et al. A meta-analysis: Intervention effect of mind-body exercise on relieving cancer-related fatigue in breast cancer patients // Evidence-Based Complementary and Alternative Med. 2021. Vol. 1, N. 4. P. 19–33. DOI: 10.1155/2021/9980940.
- Hervey-Jumper S.L., Monje M. Unravelling the mechanisms of cancer-related cognitive dysfunction in non-central nervous system cancer // JAMA Oncol. 2021. Vol. 7, N. 9. P. 1311–1312. DOI: 10.1001/jamaoncol.2021.1900.
- Ernst J., Friedrich M., Vehling S. Cancer-related distress: How often does it co-occur with a mental disorder? Results of a secondary analysis // Front. Psychol. 2021. Vol. 23, N. 12. P. 66–73. DOI: 10.3389/fpsyg.2021.660588.
- Itani O. Sleep disorders in cancer patients // Sleep Biol. Rhythms. 2021. Vol. 19, N. 1. P. 341–354. DOI: 10.1007/s41105- 021-00344-7.
- Bean H.R., Stafford L., Little R. Light-enhanced cognitive behavioural therapy for sleep and fatigue: study protocol for a randomised controlled trial during chemotherapy for breast cancer // Trials. 2020. Vol. 21, N. 1. P. 295–318. DOI: 10.1186/ s13063-020-4196-4.
- Мелёхин А.И. Когнитивно-поведенческая психотерапия расстройств сна. Практическое руководство. М.: ГЭОТАР- Медиа, 2020. 496 с.
- Kiecolt-Glaser J.K., Glaser R. Psychoneuroimmunology and cancer: fact or fiction? // Eur. J. Cancer. 1999. Vol. 35, N. 11. P. 1603–1617. DOI: 10.1016/s0959-8049(99)00197-5.
- Savard J., Simard S., Ivers H. Randomized study on the efficacy of cognitive-behavioral therapy for insomnia secondary to breast cancer, part I: Sleep and psychological effects // J. Clin. Oncol. 2005. Vol. 23, N. 25. P. 6083–6096. DOI: 10.1200/ JCO.2005.09.548.
- Savard J., Simard S., Ivers H., Morin C.M. Randomized study on the efficacy of cognitive-behavioral therapy for insomnia secondary to breast cancer, part II: Immunologic effects // J. Clin. Oncol. 2005. Vol. 23, N. 25. P. 6097–6106. DOI: 10.1200/ JCO.2005.12.513.
- Wang J., Zhou B.Y., Lian C.L. Evaluation of subjective sleep disturbances in cancer patients: A cross-sectional study in a radiotherapy department // Front. Psychiatry. 2021. Vol. 18, N. 12. P. 64–88. DOI: 10.3389/fpsyt.2021.648896.
- Chacin-Fernández J., Piñerua-Shuhaibar L., Suarez- Roca H. Psychological intervention based on psychoneuro- immunology improves clinical evolution, quality of life, and immunity of children with leukemia: A preliminary study // Health Psychol. Open. 2019. Vol. 7, N. 2. P. 11–28. DOI: 10.1177/2055102919838902.
- Peoples A.R., Garland S.N., Pigeon W.R. Cognitive behavioral therapy for insomnia reduces depression in cancer survivors // J. Clin. Sleep Med. 2019. Vol. 15, N. 1. P. 129–137. DOI: 10.5664/jcsm.7586.
- Fieke Z.B., Everts M. Web-based individual Mindfulness- Based Cognitive Therapy for cancer-related fatigue — A pilot study // Intern. Interventions. 2015. Vol. 2, N. 2. P. 200–213.
- Мелёхин А.И. Специфика применения когнитивно-поведенческой психотерапии «третьей» волны при лечении хронической бессонницы // Личность в меняющемся мире: здоровье, адаптация, развитие: сетевой ж. 2018. Т. 6, No2. С. 1–19.
- Мелёхин А.И. Дистанционная форма терапии принятия и ответственности для минимизации хронической бессонницы // Ж. телемедицины и электронного здравоохранения. 2021. Т. 7, No3. С. 52–64. DOI: 10.29188/2712-9217-2021-7-3-52-64
- Zhou E.S. Adapting cognitive-behavior therapy for insomnia in cancer patients // Sleep Med. Res. 2017. Vol. 8, N. 2. P. 51–61. DOI: 10.17241/smr.
- Savard J., Ivers H., Morin C.M. Video cognitive-behavioral therapy for insomnia in cancer patients: A cost-effective alternative // Psychooncology. 2021. Vol. 30, N. 1. P. 44–51. DOI: 10.1002/pon.5532.
- Jung H.J., Yu E.S., Kim J.H. Combined program of cognitive-behavioral therapy for insomnia and medication tapering in cancer patients: A clinic-based pilot study // Behav. Sleep Med. 2019.Vol. 9, N. 1. P. 1–10. DOI: 10.1080/15402002.2019.1597718.
- Liou K.T., Root J.C., Garland S.N. Effects of acupuncture versus cognitive behavioral therapy on cognitive function in cancer survivors with insomnia: A secondary analysis of a randomized clinical trial // Cancer. 2020. Vol. 126, N. 13. P. 3042– 3052. DOI: 10.1002/cncr.32847.
- Zachariae R., Amidi A., Damholdt M.F. Internet-delivered cognitive-behavioral therapy for insomnia in breast cancer survivors: A randomized controlled trial // J. Natl. Cancer Inst. 2018. Vol. 110, N. 8. P. 880–887. DOI: 10.1093/jnci/djx293.
- Savard J., Ivers H., Hélène Savard M. Efficacy of a stepped care approach to deliver cognitive-behavioral therapy for insomnia in cancer patients: a noninferiority randomized controlled trial // Sleep. 2021. Vol. 2, N. 1. P. 2–21. DOI: 10.1093/sleep/zsab166.
- Zeichner S.B., Zeichner R.L., Gogineni K. Cognitive behavioral therapy for insomnia, mindfulness, and yoga in patients with breast cancer with sleep disturbance: A literature review. Breast Cancer // Basic and Clin. Res. 2017. Vol. 4, N. 1. P. 41–54. DOI: 10.1177/1178223417745564.
Источник: Мелёхин А.И. Онко-специфические нарушения сна и усталость: тактика психологического обследования и когнитивно-поведенческой терапии // Неврологический вестник. 2021. Том LIII. Выпуск 3. С. 51–63.

.jpg)
.jpg)





























































Комментариев пока нет – Вы можете оставить первый
, чтобы комментировать