
Период пандемии COVID-19 и борьбы с ней во многом модернизировал внутреннее функционирование отечественной системы здравоохранения [1]. При этом были выявлены как ее уникальные ресурсы и важные преимущества в сравнении с другими системами мира, так и имеющиеся в ней ограничения и ее потребности [2]. Фокус внимания на ограничениях и потребностях позволяет сформулировать мишени для дальнейшего развития и усовершенствования медицинской отрасли в нашей стране [3].
Одной из ключевых потребностей развития медицины нам представляется необходимость внедрения психологического сопровождения лечебного процесса и профессиональной деятельности врача на системном уровне. Усиление психологического компонента оказания медицинской помощи отвечает множеству современных трендов развития и решает широкий спектр задач по ее усовершенствованию — от увеличения коммерческой составляющей до повышения гуманизации медицинской среды [4].
На сегодняшний день психологическая помощь человеку, обратившемуся за медицинской помощью, достаточно широко и качественно реализована в некоторых отраслях здравоохранения, в первую очередь в психиатрии и наркологии, а также в онкологических, хирургических и в кардиологических клиниках [5, 6]. Однако психологическим аспектам профессиональной деятельности врача пока уделяется недостаточное внимание, хотя их важность и необходимость являются безоговорочными на сегодняшний день [7].
Дискуссионным, но требующим поиска практических решений остается вопрос о делегировании психологического компонента в условиях клиники. Речь идет о различных вариантах, в частности о:
- расширении функционала врача до решения психокоррекционных задач путем повышения его квалификации;
- внедрении специалиста — медицинского психолога — в штат на уровне отделений для решения им узкопрофессиональных, дополнительных к основному процессу лечения задач;
- создании междисциплинарных команд, которые включают медицинских работников, психолога, социального работника, самого пациента и его родственников.
Для достижения наиболее объективных позиций в данном вопросе мы считаем необходимым предложить к обсуждению ключевые психологические аспекты профессиональной деятельности врача:
- создание и соблюдение оптимальных психолого-организационных, корпоративных условий для поэтапной интеграции психолога в структуру лечебно-профилактического учреждения;
- профилактика и ранняя диагностика феноменов профессиональной деформации и эмоционального выгорания медицинских работников;
- развитие коммуникативной компетентности как одного из профессиональных инструментов врача.
Алгоритм внедрения специалистов-психологов в структуру и общее функционирование лечебно-профилактического учреждения
Интеграция специалистов-психологов в общую организацию медицинского учреждения должна иметь поэтапный алгоритм, так как на разных уровнях функционирования учреждения предъявляются различные запросы и должностные требования [8].
Первый этап подразумевает включение психолога как полноценной штатной единицы для оказания психологической помощи и поддержки пациентам, поскольку их большая часть обращается в лечебное учреждение не только с явной целью избавления от недуга, но и с психологической потребностью быть выслушанными, одобренными или принятыми в их болезни, страдании [9, 10].
Современный пациент очень хорошо ориентирован в своей болезни благодаря большому количеству источников, в том числе интернет-ресурсов, которые, к сожалению, зачастую с точки зрения доказательной медицины располагают сомнительной информацией. Многие пациенты не могут найти соответствующую поддержку в своем микросоциальном окружении и, как следствие, не могут обсудить, принять и психологически концептуализировать для себя свою болезнь, что является ощутимым барьером для формирования внутренней картины болезни — главного психологического инструмента саморегуляции личности в условиях болезни [11].
Медицинский психолог — это тот важный элемент системы здравоохранения, который необходим для ее полноценного функционирования в реалиях современного высокотехнологичного и высокоинформативного мира.
Второй этап — это интеграция психолога в систему учреждения как специалиста, помогающего самому врачу. В настоящий момент врач подвергается колоссальной нагрузке на своем рабочем месте ввиду ряда организационных причин и условий (высокий документооборот, ограниченный лимит времени на прием, работа с цифровыми порталами и т.п.) [12]. Здесь должностные обязанности медицинского психолога как специалиста, помогающего справиться со стрессом и проводящего профилактику выгорания, должны быть адресованы непосредственно сотрудникам медицинского учреждения.
Третий этап интеграции — это реализация практико-ориентированных программ дополнительного образования и тренингов для медицинского персонала с целью повышения коммуникативной компетентности, а также общего качества работы с пациентами на всех уровнях, от младшего медицинского персонала и врача до администрации.
В рамках этого этапа может быть реализован проект «Школа пациентов», который уже успешно работает в некоторых областях и направлениях медицины (например, онкология, ревматология, наркология, ВИЧ), но не имеет системного алгоритма и структуры. Школы пациентов традиционно направлены на адаптацию личности к условиям болезни в групповом образовательном формате и включают семинары, образовательные лекции, психологические тренинги навыков и группы поддержки [13].
Проблема профилактики эмоционального выгорания медицинских работников
Эмоциональное выгорание среди медицинских работников все еще остается значимой проблемой даже для современной системы здравоохранения [14].
В новой Международной классификации болезней 11-го пересмотра выгорание определяется как синдром, возникающий в результате хронического стресса на работе, с которым не удалось справиться [15]. В рамках психологического контекста эмоциональное выгорание рассматривается как выработанный личностью механизм психологической защиты в форме полного или частичного исключения эмоций в ответ на избранные психотравмирующие воздействия [16].
Основные проявления синдрома эмоционального выгорания (СЭВ):
- собственное эмоциональное истощение специалиста;
- эмоциональное дистанцирование в рамках коммуникаций в профессиональной сфере (деперсонализация);
- субъективная редукция профессиональных достижений с формированием негативного отношения к работе [14].
Подробно описаны негативные последствия субъективно игнорируемого СЭВ на персональном (межличностные конфликты, зависимое и аутодеструктивное поведение, депрессия) и на профессиональном (снижение качества и продуктивности выполняемой работы, удовлетворенности пациентов) уровнях [17].
Исследования в данной области помогают описать новые грани данного феномена и уйти от ригидных установок его восприятия, таких как «врачу нельзя выгорать», «у хорошего врача никогда не будет синдрома выгорания» и т.п.
Сегодняшнее понимание феномена эмоционального выгорания делает больший акцент на психологические механизмы его возникновения и протекания и фокусирует свое внимание на таком процессе, как эмпатический дистресс — собственные, личные чувства человека в ответ на негативные переживания другого в результате длительного или ранящего эмпатического сопереживания («усталость от сострадания») [18].
Важно понимать, что в условиях повышенной стрессогенности находится не только врач, но и все участники лечебного процесса: пациент, его родственники, средний медицинский персонал, администрация лечебного учреждения [19].
И у всех у них могут быть депривированы (игнорированы) важные психологические потребности (быть услышанным, быть защищенным, быть подготовленным, быть поддержанным и др.), которые и могут приводить к различным формам дезадаптивного совладания со стрессом, в частности к СЭВ [17].
Новые подходы к профилактике и коррекции эмоционального выгорания могут основываться на концепциях майндфулнесс (осознанности) и самосострадания, эффективность применения которых была научно доказана на практике.
Осознанность — тренируемый навык управления своим произвольным вниманием, позволяющий безоценочно и полно наблюдать свое состояние в течение настоящего момента и не быть захваченным им [20, 21].
Самосострадание как одна из форм заботы о себе, которая также базируется на осознанности (в противопоставление импульсивному реагированию), дополнительно включает чувство сообщности с близкими (в противопоставление тенденции к самоизоляции, закрытости) в условиях стресса и доброжелательный паттерн отношения к себе (в противопоставление самокритике и внутреннему буллингу) [22].
А системные решения этой многокомпонентной проблемы должны учитывать важность увеличения ставок специалистов-психологов в лечебных учреждениях, а также числа психологических служб и образовательных мероприятий психологической направленности для медицинских работников [23].
Проблема коммуникативной компетентности в медицинской практике
Еще одной ключевой потребностью развития медицины является необходимость дополнительного психологического образования медицинских работников. Обусловлено это следующей особенностью: любая болезнь может стать источником психической травмы, с одной стороны, или выступить материальным отражением уже имеющихся нарушений в работе психики, с другой. Умение выстроить диалог с пациентом таким образом, чтобы не только не усугубить имеющийся психологический дистресс, но и не обусловить новый, требует от персонала любого лечебно-профилактического учреждения определенных специализированных знаний и навыков в области эффективной профессиональной коммуникации [24].
Важно понимать, что в век цифровых технологий, когда человек имеет неограниченный доступ к информационным ресурсам медицинской направленности, врач на приеме часто вынужден сталкиваться с больным, несущим в себе иллюзию информационного равенства и противопоставляющим знания, полученные в интернете, профессиональным навыкам специалиста. Решение этой задачи можно осуществить в парадигме когнитивно-поведенческого подхода, который позволяет выявлять и корректировать когнитивные искажения на уровне мыслей, убеждений или отношения, что в дальнейшем дает возможность изменить и поведение [25].
Одна из основных задач, стоящих перед врачом любого профиля, — возращение пациента в поле подконтрольных ему процессов. Как правило, здесь мы имеем дело с изменением образа жизни в виде нормализации графика сна, гармонизации режимов труда и отдыха, коррекции питания, а также с привлечением к лечебному процессу психологов с целью обучения пациента приемам стрессоустойчивости [26, 27].
Не менее актуальна правильная расстановка ролей между врачом и пациентом: выход из ролевых установок «жертва — спасатель» или «ребенок — родитель» в равнозначное взаимодействие двух взрослых людей (или модель «взрослый — взрослый»), где ответственность за собственное здоровье человек несет самостоятельно, без попыток передать эту функцию врачу.
Далее, необходимо учитывать базовую потребность человека в роли пациента: первое — быть выслушанным, второе — быть выслушанным без критики. Только удовлетворив потребность пациента быть выслушанным, можно рассчитывать на взаимодействие с положительным результатом. Важный аспект для соблюдения этого принципа — временной ресурс, т.е. достаточное количество времени на одного пациента у врача [28].
В диалоге с пациентом важно вернуть ему право испытывать страх перед болезнью, особенно это касается мужчин, в контексте гендерной парадигмы сильного пола вынужденных запрещать себе испытывать определенный спектр эмоций. Не менее важно развенчать иллюзии пациента об эксклюзивности его заболевания. В качестве обратной связи положительным терапевтическим эффектом обладают клинические примеры благоприятного разрешения проблем со здоровьем, подобных имеющимся у каждого конкретного человека [29].
В процессе медицинской консультации не менее важно донести до пациента логику развития имеющегося у него заболевания, объяснить доступным языком все медицинские термины, из которых состоит диагноз, а далее дать четкий алгоритм действий, включающий, помимо медикаментозной терапии, рекомендации по коррекции образа жизни. Причем необходимо помнить, что приверженность пациентов назначаемым лекарственным препаратам существенно возрастает, когда повышается их информированность о действии лекарства и его эффектах, а также оказывается психологическая поддержка в принятии выбора, связанного с лечением [30, 31].
Таким образом, успешная врачебная консультация включает, помимо правильной диагностики и лечения, способность вернуть пациенту устойчивую взрослую позицию, веру в собственные силы и понимание, откуда черпать ресурсы на самовосстановление.
Исследование мнения врачей о роли психолога в медицинском учреждении
В ходе работы конгресса «Оргздрав-2022» был проведен круглый стол с участием авторов данной статьи — преподавателей АНО ДПО «Международный институт процесс-ориентированной психологии и психотравматологии» (г. Москва). Онлайн-слушателям было предложено пройти дистанционный опрос в виде анкетирования.
Цель настоящего исследования — анализ мнений врачей о роли и месте специалиста-психолога в медицинском учреждении.
Задачи исследования:
- оценить актуальность темы психологического сопровождения лечебного процесса среди медицинских работников;
- проанализировать представления врачей о возможном вкладе специалиста-психолога в эффективную работу медицинского учреждения;
- изучить видение врачами функционала специалистов-психологов в работе с сотрудниками и пациентами медицинского учреждения;
- оценить скрининг мотивации врачей к повышению клинико-психологической компетентности в своей практической деятельности.
Материал и методы
Исследование проводилось в форме онлайн-анкетирования, опросник был составлен группой специалистов — врачей и клинических психологов. В исследовании приняли участие 600 практикующих врачей различных специальностей.
Анкета содержала следующие вопросы.
- Нужен ли в лечебном учреждении психолог для работы с коллективом?
- Если да, решению каких задач может быть посвящена его деятельность?
- Нужен ли в лечебном учреждении психолог для работы с пациентами?
- Если да, каким может быть круг его задач?
- Какие специалисты, на ваш взгляд, должны получать специальные психологические компетенции при работе со сложными пациентами и в стрессовых ситуациях?
- Интересно ли Вам участие в работе регулярной площадки «Психологический разбор» для обсуждения психологических феноменов в медицинской деятельности?
Методы обработки полученных данных: контент-анализ и частотный анализ ответов.
Результаты и обсуждение
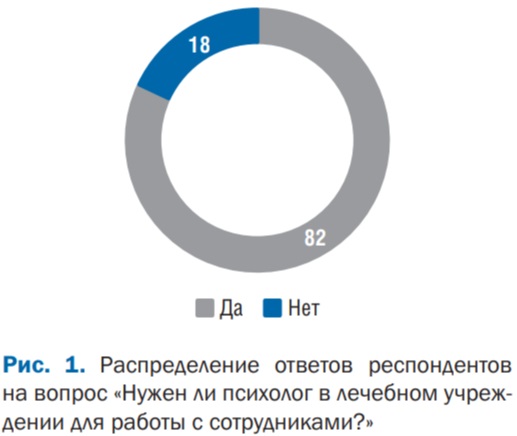
При ответе на вопрос «Нужен ли в лечебном учреждении психолог для работы с коллективом?» ответы распределились следующим образом (рис. 1).
Большинство респондентов (490 человек, 82%) ответили утвердительно, они разделяют идею необходимости присутствия специалиста-психолога в медицинском учреждении. Часть специалистов медицинского профиля не поддерживает данную идею (110 человек, 18%).
Полученные результаты представляются нам вполне естественными и могут быть обусловлены все еще неопределенными и несформированными общими личными представлениями о профессиональной деятельности, компетенциях и задачах специалиста-психолога. Преодолеть такое диффузное отношение можно, например, информированием о важности психологического компонента медицинской деятельности и профилактики феномена эмоционального выгорания с опорой на современные научные данные и опыт успешного включения психологов в штат сотрудников лечебного учреждения.
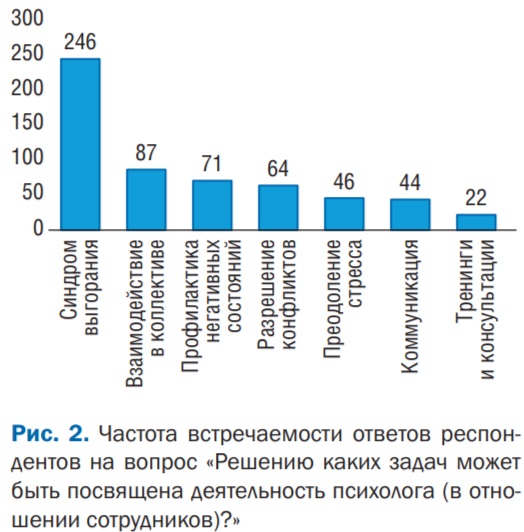
Частотный анализ ответов на вопрос «Решению каких задач может быть посвящена деятельность психолога (в отношении сотрудников)?» показал, что врачи чаще всего нуждаются в помощи специалиста-психолога при решении двух больших групп проблем, встречающихся в их ежедневной работе (рис. 2).
Первая группа проблем связана с негативными эмоциональными и физическими состояниями (включает выгорание, стресс, высокую нагрузку), вторая — с коммуникативными барьерами (общение с пациентами, конфликты, недоброжелательная атмосфера в коллективе). Стоит отметить, что небольшая часть ответов описывала не только имеющиеся трудности в работе врачей, но и отражала некоторый запрос на психологическую помощь и поддержку в виде индивидуальных консультаций и групповых тренингов.
Частотный анализ встречаемости ответов на диаграмме показывает, что современные врачи видят себя специалистами, в ходе выполнения своих профессиональных обязанностей сталкивающимися с серьезным стрессом, физическими и эмоциональными нагрузками, которые чаще приводят к межличностному непониманию и конфликтам. Это, в свою очередь, снижает уровень безопасности и доброжелательности в атмосфере лечебного учреждения — места, в которое люди обращаются за помощью и с надеждой на понимание.
Позитивный момент — варианты ответов респондентам не были сформулированы заранее и не предлагались на выбор, а были даны в открытой форме, т.е. участники опроса имеют высокую осознанность в отношении своих проблем и состояний и даже могут их назвать и охарактеризовать. А с общепринятых психотерапевтических позиций обозначение проблемы и ее признание являются важным этапом и залогом успешной дальнейшей работы по ее преодолению.
Ответы на вопрос «Нужен ли в лечебном учреждении психолог для работы с пациентами?» распределились в таком же соотношении, что и в вопросе о сотрудниках: 82% опрошенных дали утвердительный ответ, 18% ответили отрицательно (рис. 3).
Полученные данные вселяют оптимизм по поводу интеграции психологического компонента в лечебный процесс на современном этапе — большинство врачей видят необходимость специалиста-психолога в штате клиники. Сомнения по этому поводу могут быть обусловлены тем, что некоторые врачи и по своему мнению, и по факту уже выполняют некоторые психологические интервенции в отношении пациентов (выслушивают, поддерживают, мотивируют и т.п.) [32]. Однако все же чаще подобным образом обстоят дела в коммерческом сегменте медицинских услуг, но они не характеризуют положение дел во всей системе здравоохранения.
Важно подчеркнуть, что врач, работая в системе «человек — человек», поневоле сталкивается с интенсивными эмоциями пациентов и коллег, вынужден искать пути совладания с ними и сохранять свою профессиональную эффективность [33]. Разделение этой сложной задачи с профильным специалистом-психологом могло бы послужить ощутимой помощью врачу в рамках выполнения его профессиональных задач.
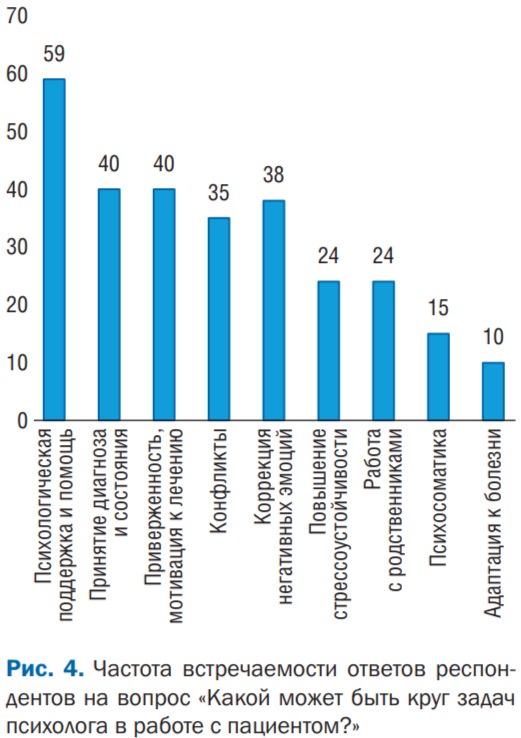
Контент-анализ ответов, полученных в ходе опроса, показал, что на вопрос «Какой может быть круг задач психолога в работе с пациентом?» врачи дают более разобщенные и широкие по своей феноменологии ответы (рис. 4).
В целом ответы отражают гуманистическую и клиент-центрированную ориентацию современных врачей — они замечают эмоциональные страдания и дискомфорт пациентов и хотели бы, чтобы им и их родственникам были оказаны соответствующая поддержка и помощь.
Также в представлениях медицинских работников можно проследить идею, что работа психолога в стенах лечебного учреждения сводится к созданию более удобного пациента. По их мнению, психолог должен способствовать мотивации пациента лечиться, принимать свою болезнь, преодолевать конфликты в процессе лечения или избегать их. При этом эмоции пациента для самих врачей являются барьером, который необходимо устранить: психолог должен снизить тревогу, агрессию, депрессию пациентов, повысив их стрессоустойчивость и коммуникативную компетентность. Стоит отметить, что с психологической точки зрения реализация всех этих задач по сути направлена на лишение человечности пациента и превращение его в механистичный объект лечебных манипуляций.
Полученные результаты, хотя и демонстрируют некоторое расхождение между запросами врачей и профессиональными возможностями психолога, представляют огромный интерес для дальнейших междисциплинарных дискуссий, обсуждений и поиска общих точек соприкосновения.
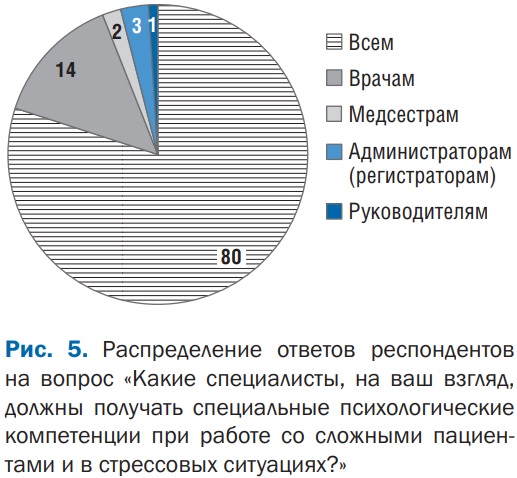
Два последних вопроса в анкетировании («Какие специалисты, на ваш взгляд, должны получать специальные психологические компетенции при работе со сложными пациентами и в стрессовых ситуациях?» и «Интересно ли Вам участие в работе регулярной площадки “Психологический разбор” для обсуждения психологических феноменов в медицинской деятельности?»), на наш взгляд, отражают скрининговый показатель общей готовности медицинского сообщества к интеграции с психологическим и поиску общих путей развития.
Так, например, большинство опрошенных врачей (80%) считают, что все сотрудники лечебного учреждения, а не отдельные его представители должны повышать свою психологическую компетентность для более эффективного решения актуальных профессиональных задач (рис. 5).
При этом, хоть и с меньшей готовностью, большинство участников анкетирования (68%) выказали готовность к участию в регулярной работе по совместному обсуждению и психологическому разбору случаев из собственной практики.
В целом, полученные показатели производят позитивное впечатление, поскольку современные врачи не только механистически лечат людей, но и эмпатически прислушиваются к своим психологическим потребностям и потребностям пациентов, отмечают трудности в своей работе и формируют образы желаемого развития. Складывается впечатление, что мотивационная готовность для интеграции медицинской и психологической практики созрела и готова к реализации в рамках совместных междисциплинарных проектов, направленных на общие цели по повышению эффективности, гуманизации и привлекательности работы системы здравоохранения.
Выводы
1. Задача психологического сопровождения лечебного процесса и профессиональной деятельности врача актуальна для современных медицинских работников и системы здравоохранения в целом. Преобладающая часть участников настоящего исследования считает необходимым введение медицинского психолога в штат лечебного учреждения для оптимизации его функционирования и повышения качества работы.
2. По мнению врачей, вклад специалиста-психолога в эффективную работу медицинского учреждения должен реализовываться в психологической работе со всеми участниками лечебного процесса: как с пациентами и их родственниками, так и с сотрудниками и представителями администрации. Психологическая помощь для сотрудников представляется ими сфокусированной на преодолении выгорания и повышении коммуникативной эффективности в медицинской среде. Психологическое сопровождение пациента в первую очередь воспринимается врачами как важная составляющая лечебного процесса, направленная на снижение эмоциональной дисрегуляции и повышение стрессоустойчивости обратившегося за помощью.
3. Скрининг мотивации врачей показывает их общую готовность к участию в развитии и обеспечении работы психологической службы учреждения в форме совместных медико-психологических разборов пациентов, психологических тренингов, семинаров и курсов повышения квалификации для врачей. Это отражает общую тенденцию развития современных систем здравоохранения в сторону организации мультидисциплинарных команд и реализации бригадного подхода.
Литература
- Рассказова Е.И., Емелин В.А., Тхостов А.Ш. Категоричные представления о причинах, проявлениях и последствиях коронавируса: психологическое содержание и связь с поведением // Психологическое сопровождение пандемии COVID-19. Москва: ИД «Московский государственный университет имени М.В. Ломоносова», 2021. С. 117–132. DOI: https://doi.org/10.11621/rpo. 2021.00
- Барабанщикова В.В., Баулина М.Е., Белоусов В.В. и др. Методические рекомендации по проведению психологического тренинга для медицинского персонала, работающего в условиях COVID-19 // Психологическое сопровождение пандемии COVID-19. Москва: ИД «Московский государственный университет имени М.В. Ломоносова», 2021. С. 562–584. DOI: https://doi. org/10.11621/rpo.2021.00
- Ялтонский В.М., Сирота Н.А., Ялтонская А.В. и др. Аддикции во время COVID-19 // Материалы международной научно-практической конференции «Зейгарниковские чтения. Диагностика и психологическая помощь в современной клинической психологии: проблема научных и этических оснований». Москва, 2020. С. 168–170.
- Журавлева М.В., Мудунов А.М., Улумбекова Г.Э. Вектор на персонализированную медицину: от внедрения в практику до ожидаемых результатов // ОРГЗДРАВ: новости, мнения, обучения. Вестник ВШОУЗ. 2021. Т. 7, № 4 (26). С. 51–63. DOI: https://doi. org/10.33029/2411-8621-2021-7-4-51-63
- Абросимов И.Н. Угроза жизни как предиктор выбора копинг-стратегий, уровня приверженности лечению и качества жизни у взрослых пациентов с муковисцидозом // Российский психологический журнал. 2015. Т. 12, № 1. С. 60–69.
- Щелкова О.Ю., Усманова Е.Б., Горбунов И.А. и др. Психологическая адаптация к болезни и качество жизни пациентов с опухолевым поражением костей // Ученые записки СПбГМУ имени академика И.П. Павлова. 2018. Т. 25, № 3. С. 62–72. DOI: https:// doi.org/10.24884/1607-4181-2018-25-3-62-72
- Сирота Н.А., Ялтонский В.М., Ялтонская А.В. и др. Эмоциональное выгорание врачей // ОРГЗДРАВ: новости, мнения, обучения. Вестник ВШОУЗ. 2017. № 4 (10). С. 42–51.
- Консон К., Фролова Е.В., Костюкович О.М. Мультидисциплинарный подход в гериатрии // Вестник Северо-Западного государственного медицинского университета имени И.И. Мечникова. 2018. Т. 10, № 4. С. 49–54. DOI: https://doi.org/10.17816/ mechnikov201810449-54
- Исаева Е.Р. Психологические адаптационные ресурсы личности в условиях здоровья и болезни // Медицинская психология в России. 2015. № 1 (30). С. 8.
- Кунельская Н.Л., Байбакова Е.В., Заоева З.О. Психогенное головокружение // Журнал неврологии и психиатрии имени C.C. Корсакова. 2019. Т. 119, № 10. С. 89–93. DOI: https:// doi.org/10.17116/jnevro201911910189
- Ялтонский В.М., Дияжева Л.В., Абросимов И.Н. Совладающее поведение подростков, больных муковисцидозом // Медицинская психология в России. 2011. № 6 (11). С. 14.
- Кривенко Н.В., Куклин А.А., Аверьянов О.Ю. Междисциплинарность в здравоохранении: вклад в обеспечение социально-демографической безопасности региона // Известия Уральского государственного экономического университета. 2017. № 6 (74). С. 5–20. DOI: https://doi.org/10.29141/2073-1019-2017- 74-6-1
- Малыгин В.Л., Искандирова А.С., Пахтусова Е.Е. и др. Проблема обучения навыкам эффективных коммуникаций будущих врачей-стоматологов // Cathedra-Кафедра. Стоматологическое образование. 2017. № 59. С. 54–57.
- Водопьянова Н.Е., Старченкова Е.С. Синдром выгорания. Диагностика и профилактика: практическое пособие. Москва: Юрайт, 2021. 299 с.
- МКБ-11. Глава 06. Психические и поведенческие расстройства и нарушения нейропсихического развития. Статистическая классификация / под ред. Г.П. Костюка. Москва: КДУ, Университетская книга, 2021. 432 с. DOI: https://doi.org/10.31453/ kdu.ru.91304.0143
- Хрущев С.О., Выборных Д.Э., Рассказова Е.И. и др. Увлеченность работой и благополучие при работе в клинике тяжелых соматических заболеваний: роль личностных особенностей у врачей-клиницистов и сотрудников лабораторий // Экспериментальная психология. 2021. Т. 14, № 1. С. 187–203. DOI: https://doi. org/doi:10.17759/exppsy.2021140109
- Худова И.Ю., Улумбекова Г.Э. «Выгорание» у медицинских работников: диагностика, лечение, особенности в эпоху COVID-19 // ОРГЗДРАВ: новости, мнения, обучения. Вестник ВШОУЗ. 2021. Т. 7, № 1 (23). С. 42–62. DOI: https://doi.org/10.330 29/2411-8621-2021-7-1-42-62
- Rzeszutek M., Schier K. Temperament traits, social support, and burnout symptoms in a sample of therapists // Psychotherapy (Chicago, Ill.). 2004. Vol. 51, N 4. P. 574–579. DOI: https://doi. org/10.1037/a0036020
- Chen D.W., Gerolamo A.M., Harmon E. et al. Interprofessional collaborative practice in the medical intensive care unit: a survey of caregivers’ perspectives // J. Gen. Intern. Med. 2018. Vol. 33, N 10. P. 1708–1713. DOI: https://doi.org/10.1007/s11606-018- 4623-3
- Пенман Д., Уильямс М. Осознанность. Как обрести гармонию в нашем безумном мире. Москва: Манн, Иванов и Фербер, 2020. 288 с.
- Chadi N., Kaufman M., Weisbaum E. et al. In-person versus ehealth mindfulness-based intervention for adolescents with chronic illness: protocol for a randomized controlled trial // JMIR Res. Protoc. 2017. Vol. 6, N 11. P. 241. DOI: https://doi.org/10.2196/ resprot.7700
- Нефф К., Гермер К. Как пережить трудные минуты жизни. Целительное сочувствие к себе. Санкт Петербург: Питер, 2021. 256 с.
- Тулебаев К.А., Турдалиева Б.С., Кузиева Г.Д. Зарубежный опыт работы мультидисциплинарных команд специалистов в первичном звене // Вестник Казахского национального медицинского университета. 2016. № 4. С. 379–384.
- Ледванова Т.Ю., Коломейчук А.В. Формирование коммуникативной компетентности врача // Бюллетень медицинских Интернет-конференций. 2015. Т. 5, № 2. С. 115–121.
- Сирота Н.А., Видерман Н.С., Ялтонский В.М. Психологические аспекты горевания // Паллиативная медицина и реабилитация. 2022. № 1. С. 42–48.
- Helgeson V.S., Zajdel M. Adjusting to chronic health conditions // Ann. Rev. Psychol. 2017. Vol. 68. P. 545–571. DOI: https://doi.org/10.1146/annurev-psych-010416-044014
- Pouls B., Vriezekolk J.E., Bekker C.L. et al. Effect of interactive ehealth interventions on improving medication adherence in adults with long-term medication: systematic review // J. Med. Internet Res. 2021. Vol. 23, N 1. Article ID e18901. DOI: https://doi. org/10.2196/18901
- Баракат Н.В. Модели взаимодействия как фактор эффективности медицинской интеракции // Альманах современной науки и образования. 2013. № 6 (73). С. 19–21.
- Манулик В.А., Михайлюк Ю.В. Содержание и структура коммуникативной компетентности врача в контексте профессионально-личностного становления // Медицинский журнал. 2014. № 2 (48). С. 153–157.
- Ridd M., Shaw A., Lewis G. et al. The patient-doctor relationship: a synthesis of the qualitative literature on patients' perspectives // Br. J. Gen. Pract. 2009. Vol. 59, N 561. P. 116–133. DOI: https://doi.org/10.3399/bjgp09X420248
- Stevenson J.K., Campbell Z.C., Webster A.C. et al. eHealth interventions for people with chronic kidney disease // Cochrane Database Syst. Rev. 2019. Vol. 8, N 8. CD012379. DOI: https://doi. org/10.1002/14651858.CD012379.pub2
- Wang Z., Zhu Y., Cui L. et al. Electronic health interventions to improve adherence to antiretroviral therapy in people living with HIV: systematic review and meta-analysis // JMIR mHealth uHealth. 2019. Vol. 7, N 10. Article ID e14404. DOI: https://doi. org/10.2196/14404
- Вассерман Л.И., Абабков В.А., Трифонова Е.А. Совладание со стрессом: теория и психодиагностика. Санкт Петербург: Речь, 2010. 191 с.
Источник: Абросимов И.Н., Заоева З.О., Втюрина М.Б., Суркова И.М. Роль психолога в системе здравоохранения: анализ мнения врачей // ОРГЗДРАВ: новости, мнения, обучение. Вестник ВШОУЗ. 2022. Том 8. №3. С. 22–33. DOI: 10.33029/2411-8621-2022-8-3-22-33

.jpg)



























































Комментариев пока нет – Вы можете оставить первый
, чтобы комментировать